普通外科完成我院首例终末期泡型肝包虫病外科治疗
近日,在多学科的通力配合下,普通外科肝胆胰脾外科陆宏伟教授团队完成我院首例复杂血管侵犯终末期泡型肝包虫病的在体手术切除,目前患者术后状态良好,康复顺利。
49岁的王先生来自乾县,近段时间无故出现上腹部胀痛,严重影响日常生活,当地县医院的检查结果为“肝脏巨大占位,考虑恶性肿瘤可能”。为了不耽误病情,王先生一家先后辗转多家医院,但均被告知肝脏肿块性质不明,且根据肿物侵犯情况,唯有行肝移植才可能带来治愈希望。经过多方咨询王先生的家人联系到了我院普通外科肝胆胰脾外科的陆宏伟教授。经过细致分析,陆宏伟教授考虑患者虽无牧区接触史,结合血清学及影像组学检查,系终末期泡型肝包虫病,保留侧肝体积足够,虽然第二肝门严重侵犯,但考虑到泡型肝包虫的侵袭性特征,下腔静脉在术中有可能从病灶上剥离,因此可考虑先行在体开腹探查,若确实无法在体切除,可转行离体肝切除自体肝移植术。这样不仅可免除高昂的同种异体肝移植费用,也可避免术后免疫抑制剂治疗。
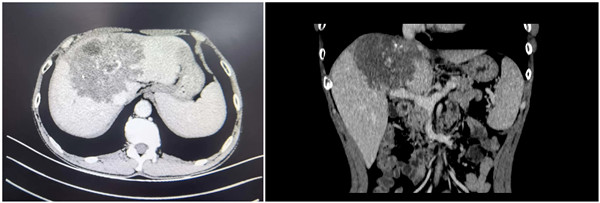
术前CT
术前经过详细缜密的多学科病情讨论和组内商议,陆宏伟教授及团队成员一致认为终末期泡型肝包虫病诊断明确。其中病灶严重侵犯第一、第二、第三肝门,同时侵犯三支静脉的肝腔静脉汇合部,第二肝门水平下腔静脉环周侵犯240度,下腔静脉横向最大侵犯270度,纵向侵袭长度5cm;门静脉左支及右支起始部、右前分支侵犯;病灶侵犯S1、2、3、4、5v、8,若行上述肝段切除,剩余肝体积为546mL,占标准肝体积的47.6%>40%,因此是安全可行的,离体肝切除自体肝移植术是最合适的手术方案。但考虑到患者家庭经济情况,陆宏伟教授决定挑战外科手术禁区,先行在体探查,若无法行病灶与下腔静脉分离,则行下腔静脉人工血管架桥,保留侧第二肝门重建,如若考虑出血风险无法控制或缺血时间超过肝脏耐受极限,则行离体肝切除自体肝移植术。术前充分与家属沟通病情及围术期风险等情况并取得知情同意后,手术如期进行。
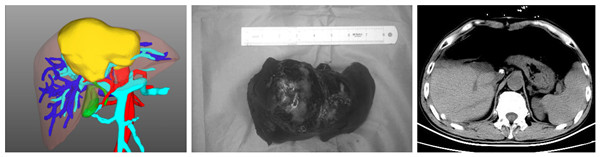
术前规划 术后标本术 后复查TC
术中探查发现虫体侵犯范围与术前评估一致,右侧膈肌侵犯,予以仔细解剖分离。下腔静脉与虫体致密粘连,经过长达2个小时的精细解剖,完整将虫体自下腔静脉和保留侧第二肝门剥离,而后完成了预期的肝脏切除,并进行约2cm的近心端肝右静脉切除重建。通过麻醉手术团队的精准配合,手术历时5个小时顺利完成,术中血流动力学平稳,出血300ml,术后患者恢复良好,拟于近日出院。
、本次手术是我院首个终末期泡型肝包虫病外科治疗病例,也是我省首例符合离体肝切除自体肝移植术适应证而成功在体切除的终末期肝包虫病病例。本次手术的成功实施,为我院普通外科肝胆胰脾外科积累宝贵经验,并将为后期肝移植术和离体肝切除自体肝移植术的开展提供技术积累。
肝脏泡型包虫病是多房棘球绦虫的幼虫泡型棘球蚴寄生人体所致的疾病,人感染包虫病的主要原因是接触犬、牛、羊等家养动物或狐、狼等野生动物及其皮毛等。其好发于青海、西藏、四川、新疆、甘肃、内蒙等牧区。虽然是寄生虫性疾病,但泡型肝包虫病因其类似于肿瘤的侵袭性生长特征,故又被称为“虫癌”。因为其缓慢性生长的特点,当发现时均已属终末期,且常侵蚀肝内外重要管道,为手术治疗带来极大的困难。





.jpg)
